Las tutelas en el sistema de salud
Lea más sobre el tema de la entrada en nuestra Revista:
Por: Catalina Henao Correa
Al hacer una evaluación del sistema de salud colombiano, las tutelas han suscitado múltiples reflexiones. La cifra de tutelas que en Colombia invocan el derecho fundamental a la salud se ha convertido en un indicador que genera preocupación sobre la situación del sistema, y ha creado la necesidad de revisar con ojo crítico su funcionamiento. Sin embargo, y aunque esto es menos popular decirlo, también se ha convertido en una cifra útil para cargar la responsabilidad de muchos actores sobre la reputación de algunos pocos. En este escrito intentaré mostrar que el fenómeno de la judicialización del derecho a la salud, entendido como la utilización de instrumentos judiciales en caso de violación percibida del derecho fundamental a la salud, es un fenómeno mucho más complejo que el resultado de la negligencia de un único actor del sistema, como de manera amañada ha pretendido señalarse.
Según un reporte publicado por la Defensoría del Pueblo[1], entre enero y septiembre de 2022 se presentaron 109.825 tutelas que invocaron el derecho fundamental a la salud, es decir, 12.203 mensuales en promedio. Esta cifra representa un aumento del 58% frente al mismo periodo en 2021, año en que se presentaron 7.708 tutelas mensuales en promedio. Si bien durante los años 2020 y 2021 se observó una disminución significativa en el número de tutelas que invocaron este derecho debido a las restricciones propias de la pandemia, el 2022 parece retomar un rumbo de aumento en el número de tutelas que reclaman el derecho a la salud.
El reporte de estas cifras estuvo acompañado de la siguiente afirmación por parte del Defensor del Pueblo: “Sigue siendo inaudito que las personas tengan que seguir acudiendo a las acciones de tutela para que las autoridades judiciales les ordenen a las EPS cumplir con las obligaciones que ya están consagradas en la legislación colombiana”. Una afirmación de titular de prensa para tomar con beneficio de inventario. En primer lugar porque desconoce que el porcentaje de prestaciones dadas por tutela es inferior al 1% del total de atenciones que otorga el sistema anualmente[2] y, en segundo lugar, porque reduce la explicación de un fenómeno tan complejo al actuar de un único agente. Aunque las cifras resultan útiles para elaborar afirmaciones tendenciosas, observar lo que hay detrás de estos números sería más provechoso para aportar propuestas frente a un panorama inminente de reforma.
El Ministerio de Salud publica todos los años un insumo valioso para comprender mejor el comportamiento de las acciones de tutela que invocan el derecho fundamental a la salud en Colombia. Se trata del “Informe Anual de Acciones de Tutela en Salud” que, en cumplimiento de la orden 30 de la sentencia T-760 de 2008[3], este ministerio debe elaborar con el fin de caracterizar las acciones de tutela que invocan el derecho a la salud e identificar las causas que motivan su presentación.
¿Por qué se presentan tutelas por violación del derecho a la salud en Colombia? Las causas, así como sus responsables, son diversas. Por ejemplo, en 2020 y 2021 la postergación de servicios de salud que se presentó debido a la alta demanda de servicios requeridos por pacientes con Covid-19 fue la causal predominante en las tutelas. De la muestra de tutelas analizadas para cada vigencia, el 16,26% en el 2020[4] y el 22,31% en el 2021[5] correspondían a tutelas presentadas por la postergación para la práctica de procedimientos médicos autorizados por la EPS. Por su parte, la postergación en el agendamiento de citas con médicos especialistas representó la causa del 13,6% de las tutelas analizadas de 2020[6] y el 19,03% de la analizadas en 2021[7]. En ambos años la demora en la entrega de medicamentos (autorizados por la EPS) debido a una situación de desabastecimiento fue una de las principales causas de tutelas (particularmente en 2021 representó la tercera causa más recurrente con una participación del 14,04% de las tutelas analizadas).
Si bien el contexto de la pandemia permitió explicar la postergación de los servicios como una causa frecuente para la presentación de tutelas, el problema de oportunidad en la prestación de los servicios ha sido durante años una de las dificultades más grandes que enfrenta el sistema. No en vano, los informes de tutelas que analizan las vigencias desde 2015 hasta el 2018 dan cuenta de que la demora en la prestación de los servicios de salud es una causa reiterada para la presentación de tutelas. En 2015, las tutelas por esta causal representaron el 27,2%[8] de la muestra analizada, en 2016 el 29,6%[9], en 2017 el 43,2%[10] y en 2018 el 41,22 %[11]. Dentro de esta causal, la demora en la asignación de citas con médicos especialistas es la razón predominante de tutelas.
La oportunidad en la asignación de citas médicas especializadas puede verse afectada por diversos motivos: la escasez de especialistas, la desequilibrada distribución geográfica de estos debido a su concentración en las grandes urbes, la inequitativa distribución de especialistas entre el sector público y el privado, y las dificultades en la capacidad resolutiva de los primeros niveles de atención. En particular, la poca oferta de especialistas es un asunto que debería ser abordado con mayor determinación. Los análisis económicos que han hecho profesionales como David Bardey resultan de mucho valor para comprender mejor esta problemática:
Los mercados de competencia monopolística están caracterizados por la presencia de un número no determinado de proveedores del servicio que ofrecen un producto diferenciado. Esta diferenciación, se ha visto en la literatura desde el punto de vista geográfico, de especializaciones o de calidad en la prestación de servicios. Para el caso de las especializaciones médicas, se asume que los médicos ofrecen servicios en un área particular de la medicina (cardiólogos, endocrinólogos, ortopedistas, entre otros). De esta manera, el médico tiene poder monopólico en su especialización debido a la ausencia de sustitutos perfectos. (…) Al tener el poder monopólico sobre cierto número de tratamientos, el médico tiene la posibilidad de cobrar un precio por encima del costo marginal aún cuando exista un gran número de médicos ejerciendo la misma especialidad[12].
Como puede observarse, existen múltiples factores que afectan la oportunidad de la atención en salud cuando se trata de consultas con especialistas. Esto nos permite aproximarnos a una primera conclusión: una de las causas principales de las tutelas en materia de salud tiene que ver con un problema de oferta que enfrenta el Estado para garantizar la suficiencia de especialistas de acuerdo con las necesidades de la población. Sin duda, una problemática que excede el margen de acción de un único actor.
Por otra parte, como se mencionó en párrafos anteriores, la falta de oportunidad en la entrega de medicamentos producto del desabastecimiento ha sido otra de las causas de interposición de tutelas con una participación significativa de estas en los años 2020 y 2021. Sin embargo, esta problemática no es nueva ni exclusiva de nuestro país. En agosto de 2018, el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (INVIMA) publicó el informe de gestión del desabastecimiento de medicamentos en Colombia entre los años 2013 y 2018. En dicho informe, el INVIMA identificó seis causas principales que originan esta problemática: (i) pocos oferentes de medicamentos; (ii) descontinuación de productos por razones comerciales (como la baja rentabilidad, por ejemplo); (iii) problemas de los fabricantes para el cumplimiento de las Buenas Prácticas de Manufactura; (iv) aumentos de la demanda por circunstancias inusuales (p. ej. un virus); (v) problemas en la adquisición de materia prima (problema global); y (vi) dificultades asociadas al registro sanitario o la autorizaciones de importación. En la siguiente figura se observa el peso que ha tenido cada una de estas causas.
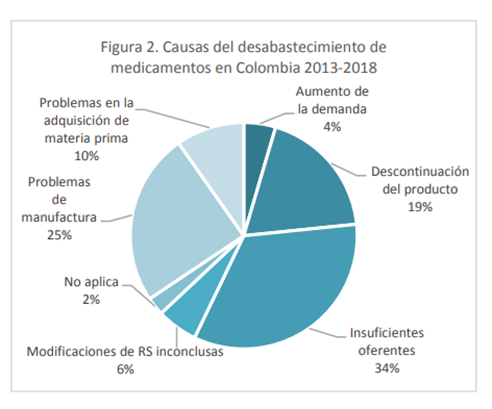
De nuevo, nos encontramos ante una situación que excede la responsabilidad de un único actor del sistema. En efecto, el desabastecimiento de medicamentos, como situación que ha originado la presentación de tutelas, es un problema multicausal que requiere de un abordaje por parte del Estado como agente principal del mercado y garante del derecho a la salud de toda la población.
Por otra parte, la falta de claridad en la fuente de financiación ha sido un motivo subyacente a las dificultades de acceso de algunas prestaciones. Durante muchos años la tutela se convirtió en un mecanismo para que las personas pudieran acceder a servicios que no se encontraban incluidos dentro del Plan de Beneficios en Salud – PBS (o en su momento el POS), así como un mecanismo para garantizar a las EPS la posibilidad de recobrar el valor de la prestación que era ordenada por el juez de tutela[13]. En tal virtud, la ausencia de una normativa clara respecto a la financiación de algunas prestaciones, la fuente de los recursos y los responsables de su financiación terminó contribuyendo a la judicialización del derecho a la salud. Aunque en los últimos años se han tomado medidas tendientes a clarificar las fuentes de recursos y las prestaciones objeto de financiación con recursos públicos de la salud, cualquier servicio de salud cuya fuente de recursos no esté determinada y garantizada es susceptible de derivar en una acción de tutela[14]. Este escenario ha sido persistente en el sistema y es el reflejo de una falla regulatoria que durante muchos años ha afectado la garantía del derecho a la salud.
A propósito de las múltiples causas que motivan las acciones de tutela, existe una que permite ejemplificar la complejidad del fenómeno de la judicialización del derecho a la salud en Colombia. Se trata de la acción de tutela que solicita un servicio de salud que fue prescrito por el médico tratante, pero no está autorizado en el registro sanitario para la patología del usuario. En estos escenarios la ley prohíbe a las EPS financiar la prestación[15] y la única alternativa del usuario es acudir a una acción de tutela[16] para que la EPS pueda justificar el pago de dicha prestación con cargo a recursos públicos de la salud. Como puede advertirse, el sistema adolece de fallas en el diseño de los instrumentos jurídicos que también han tenido incidencia en la judicialización del derecho a la salud.
Lo mencionado hasta ahora presenta un panorama general de las tutelas en el sistema de salud y tiene como propósito reflexionar sobre la necesidad de indagar con mayor agudeza las diferentes causas de las tutelas en materia de salud e invitar a todos los actores y grupos de interés que operan en el sistema para lograr un enfoque integral que atienda y mejore las evidencias halladas. Caer en las afirmaciones reduccionistas que pretenden explicar este fenómeno por las acciones u omisiones de un único actor -como lo son las EPS- nos aleja de los problemas originarios de las tutelas. Como vimos, el sistema enfrenta problemas que pasan por las falencias o ausencias de políticas públicas, por acciones y omisiones del regulador, problemas que son consecuencias propias de las lógicas de algunos de los mercados que componen el sector de la salud (p. ej. especialidades y desabastecimiento de medicamentos), incumplimiento de distintos actores del sistema, escenarios de inseguridad jurídica, entre muchos otros.
Aunque el número de tutelas que reclaman el derecho a la salud es un indicador clave para evaluar el sistema, debe ser observado con lupa para que los escenarios que allí se ocultan sirvan a la construcción de las políticas públicas que realmente requiere el sistema de salud. Concluir que la judicialización del derecho a la salud es responsabilidad de un único actor del sistema es un acto carente de coherencia con la complejidad del sistema. Además, nos lleva a caer en la reducción del problema, en la simplificación de sus causas y en la precariedad de las propuestas para solucionarlo.
* Abogada y magíster en Economía Aplicada de la Universidad Eafit. Especialista en Regulación de Mercados de la Universidad Externado de Colombia.
[1] Defensoría del Pueblo, “Tutelas en salud aumentaron 58,31% en el promedio mensual a septiembre de 2022 frente a 2021”. Disponible en: https://www.defensoria.gov.co/-/tutelas-en-salud-aumentaron-58-31-en-el-promedio-mensual-a-septiembre-de-2022-frente-a-2021
[2] Tutelas como proporción del número de atenciones en salud: (i) en 2015 0,05%; (ii) en 2016 0,08%; (iii) en 2017 0,007; (iv) en 2018 0,05%; (v) en 2019 0,04%; (vi) en 2020 0,03%; (vii) en 2021 0,03%. Fuente: Ministerio de Salud y Protección Social. “Informe Anual Acciones de Tutela en Salud – Vigencia 2021, orden 30 de la sentencia T-760 de 2008”. Página 53. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/informe-tutela-2021-st-760-de-2008-final-corte-constitucional.pdf
[3] Esta sentencia presenta un análisis estructural de los problemas del sistema de salud e imparte órdenes generales encaminadas a conjurar las fallas de regulación respecto a los planes de beneficios, la sostenibilidad financiera del sistema, el flujo adecuado de recursos, la cobertura y acceso efectivo a los servicios de salud. Esta sentencia marcó un punto de partida para las nuevas transformaciones del sistema.
[4] Ministerio de Salud y Protección Social. “Informe Anual Acciones de Tutela en Salud vigencia 2020, orden 30 de la sentencia T-760 de 2008”. Página 22. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/informe-tutelas-orden-30-2020.pdf
[5] Ministerio de Salud y Protección Social. “Informe Anual Acciones de Tutela en Salud – Vigencia 2021, orden 30 de la sentencia T-760 de 2008”. Página 53. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/informe-tutela-2021-st-760-de-2008-final-corte-constitucional.pdf
[6] Ministerio de Salud y Protección Social. “Informe Anual Acciones de Tutela en Salud vigencia 2020, orden 30 de la sentencia T-760 de 2008”. Página 22.
[7] Ministerio de Salud y Protección Social. “Informe Anual Acciones de Tutela en Salud – Vigencia 2021, orden 30 de la sentencia T-760 de 2008”. Página 53.
[8] Ministerio de Salud y Protección Social. “La tutela en salud”. Página 50.
[9] Ministerio de Salud y Protección Social. “La tutela en salud”. Página 19.
[10] Ministerio de Salud y Protección Social. “La tutela en salud”. Página 20. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/informe-tutelas-orden30-2015-t760-2008.pdf
[11] Ministerio de Salud y Protección Social. “Informe Orden Trigésima- Sentencia T-760 de 2008.» Página 30. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/informe-final-orden-302018.pdf
[12] Bardey, D. (2014). “Competencia en el sector de la salud: énfasis en el caso colombiano”, Documentos Coyuntura Económica: Investigación Económica y Social. Pág. 30.
[13] En la historia del proceso de recobros para el régimen contributivo se identifican dos momentos: (i) desde 2006 hasta 2016 los pagos se sustentaban en las decisiones de los Comités Técnico Científicos (CTC) y en órdenes del juez de tutela que ordenaban la garantía de prestaciones no incluidas en el plan de beneficios e determinaban la posibilidad de recobro de la EPS ante el Gobierno; (ii) a partir de 2016 los pagos de las prestaciones no incluidas dentro del plan de beneficios se justificaban en las prescripciones vía MIPRES, herramienta tecnológica creada por el Gobierno para el seguimiento y control de este tipo de prescripciones y la disminución de las tutelas asociadas a dichos servicios.
[14] En 2021 la causal denominada “Solicitud de servicios complementarios no financiados con la UPC, ni mediante MIPRES y tampoco excluidos” fue la cuarta causal más recurrente de las tutelas analizadas.
[15] El artículo 15 de la Ley Estatutaria señala que los recursos públicos asignados a la salud no pueden destinarse para financiar servicios y tecnologías en los que se advierta, entre otros criterios, el siguiente: “Que su uso no haya sido autorizado por la autoridad competente”.
[16] Salvo para los medicamentos de Uso No Incluido en Registro Sanitario (UNIRS).
Para citar: Catalina Henao Correa, «Las tutelas en el sistema de salud» en Blog Revista Derecho del Estado, 15 de febrero de 2023. Disponible en: https://blogrevistaderechoestado.uexternado.edu.co/2023/02/15/las-tutelas-en-el-sistema-de-salud/

